医保监管审核系统的资金管理功能是非常重要的,它可以帮助医保机构对医保资金的使用和管理进行有效的监管和审核。具体来说,医保监管审核系统的资金管理功能包括以下几个方面:1、资金预算管理:医保监管审核系统可以对医保资金进行预算管理,包括预算编制、预算调整、预算执行情况等。系统可以根据不同的医保项目和资金类型进行灵活的预算管理和控制,确保资金的合理使用和有效利用。2、资金审核管理:医保监管审核系统可以对医保资金的使用和管理进行审核管理,包括资金申请、资金审核、资金拨付、资金使用情况等。系统可以根据不同的医保项目和资金类型进行灵活的审核管理和控制,确保资金的合规使用和有效利用。3、资金监测管理:医保监管审核系统可以对医保资金的使用和管理进行监测管理,包括资金流向监测、资金使用情况监测、资金风险监测等。系统可以根据不同的医保项目和资金类型进行灵活的监测管理和控制,及时发现和解决资金使用和管理中的问题和风险。4、资金报表管理:医保监管审核系统可以对医保资金的使用和管理进行报表管理,包括资金预算报表、资金审核报表、资金监测报表等。医保审核系统可以自动审核大量的医疗保险报销申请。南京莱文医保运营审核系统
医保智能审核系统采用高可用架构设计,确保系统服务的连续性与稳定运行。系统通过负载均衡技术将业务请求合理分配到多个服务节点,有效防止单点故障对整体服务的影响。在数据存储层面,系统采用多重备份机制,定期对关键数据进行多副本存储,切实保障数据安全。系统建立了完善的监控预警体系,对系统运行状态进行持续监控,及时发现并处理潜在异常。同时,系统具备快速恢复能力,在发生异常情况时能够及时切换到备用资源,有效控制服务中断时间。系统还提供详细的操作日志记录功能,完整追踪每个操作环节,为问题排查与系统优化提供可靠依据。通过构建多层次的运行保障机制,系统能够持续稳定地支持医保审核业务的顺利开展,为医保基金监管工作提供坚实的技术支撑。中小医院医保审核系统特点医保智能审核系统拥有多种技术手段,例如深度学习、知识图谱等。
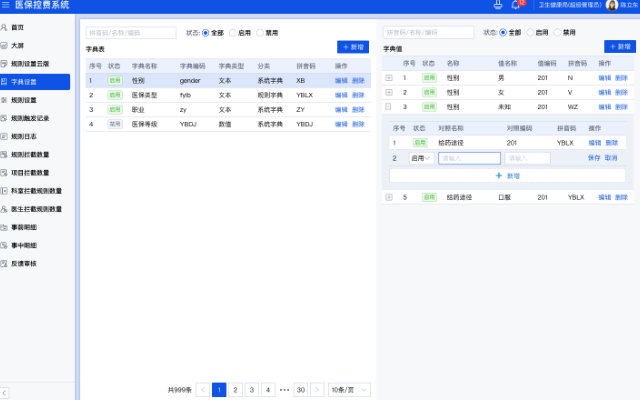
医保审核系统是一种用于审核医疗保险报销申请的系统。它通常由医疗保险机构或第三方审核公司使用,以确保医疗保险报销申请符合规定和要求。以下是一些使用医保审核系统时需要注意的事项:1、了解医保审核系统的要求和规定。在使用医保审核系统之前,需要了解该系统的具体要求和规定,包括申请的格式、所需信息、审核标准等。2、确保申请信息的准确性和完整性。在提交医疗保险报销申请时,需要确保提供的信息准确无误,并且包含所有必要的信息,如医疗费用清单、收据、诊断证明等。3、遵守医保政策和规定。在使用医保审核系统时,需要遵守医疗保险政策和规定,包括报销限额、报销比例、可报销项目等。4、提交申请的及时性。医保审核系统通常有截止日期和时间限制,因此需要在规定的时间内提交申请,以避免延误审核和报销。5、关注审核结果和反馈。在提交申请后,需要关注审核结果和反馈,及时处理任何问题或疑问,并按照要求进行修改或补充材料。6、保护个人隐私和信息安全。在使用医保审核系统时,需要保护个人隐私和信息安全,不泄露个人的医疗信息和身份信息。
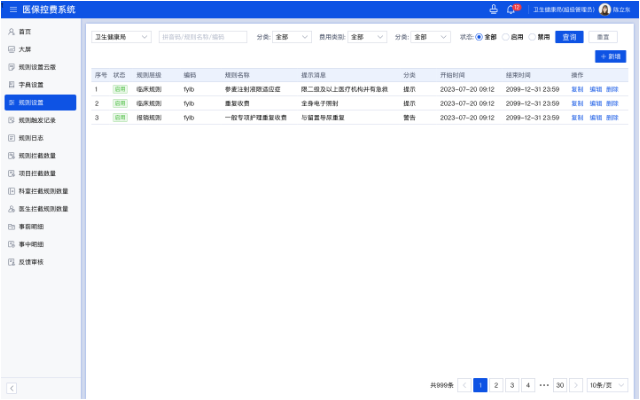
医保监管审核系统的数据分析和统计功能是指系统可以对医保业务数据进行分析和统计,生成各种报表和统计数据,为医保监管决策提供依据。具体来说,该功能可以实现以下操作:1、数据采集和整合:系统可以采集和整合医保业务的各种数据,包括医保申请、医保费用、医保支付等数据。2、数据分析和挖掘:系统可以对医保业务数据进行分析和挖掘,包括对医保费用的分析、对医保支付的分析、对医保申请的分析等。3、统计报表生成:系统可以根据分析结果生成各种统计报表,包括医保费用统计报表、医保支付统计报表、医保申请统计报表等。4、数据可视化和展示:系统可以将统计报表的数据以图表、表格、饼图、柱状图等形式进行可视化和展示,方便医保监管部门进行数据分析和决策。5、数据预警和监测:系统可以对医保业务数据进行实时监测和预警,对异常数据进行及时发现和处理。医保审核系统对于保障广大人民**的医疗保障权益具有重要意义。
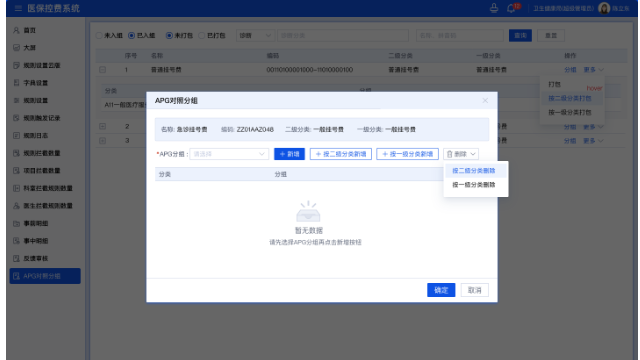
医保审核系统的智能分析功能是指该系统利用人工智能和大数据技术,对海量的医保数据进行深度挖掘和分析。通过机器学习算法,系统能够自动识别医保报销数据中的异常模式和潜在风险,如费用异常增长、诊疗行为不符合临床规范等,从而及时预警可能存在的医保诈骗行为。同时,自然语言处理技术可以帮助系统对医保报销单据中的文本信息进行自动提取和分析,如病历、诊断证明等,以判断医疗服务的真实性和合理性,提高审核的准确性和效率。这一功能不仅大幅减轻了审核人员的工作负担,还有效提升了医保基金的监管效能。医保智能审核系统提供多种安全性和隐私保护手段。武汉养老医院医保控费审核系统
医保审核系统有效提高了审核效率。南京莱文医保运营审核系统
医保智能审核系统的价值远不止于被动地执行规则,更在于其主动的深度洞察与分析能力。系统在运行过程中持续积累着规模庞大的医疗行为、费用构成与结算结果数据。通过对这些数据进行多维度、多层次的关联分析与趋势研判,系统能够揭示出表面现象之下的深层规律与潜在问题。例如,它可以识别出特定病种在不同医疗机构间的费用差异,分析某些药品或检查项目使用的合理性及其关联性,甚至可以洞察到医疗服务提供过程中可能存在的习惯性模式或异常波动。这种分析能力为医保管理机构提供了超越个案审核的宏观视野,将管理决策从基于经验的感知提升到基于数据证据的把握。它帮助管理者发现基金运行的风险点,优化保障政策的设计,引导医疗资源得到更合理的配置与使用,推动整个医疗保障体系朝着更可持续、更有效率的方向发展。南京莱文医保运营审核系统